Laut der neuen Leitlinie ist die Bezeichnung Basaliom obsolet. Stattdessen soll der Begriff Basalzellkarzinom verwendet werden, weil er die potenzielle Aggressivität des Tumors unterstreicht. Der Tumor wächst bekanntlich lokal infiltrierend und destruierend. Er metastasiert nur sehr selten. Basalzellkarzinome und Plattenepithelkarzinome sind Patientinnen und Patienten eher unter der Bezeichnung “weißer Hautkrebs” geläufig.
Neben den bekannten Ursachen, wie chronische und intermittierend hohe UV-Exposition, Immunsuppression oder ionisierende Strahlung, sollten auch medikamentöse Ursachen in Betracht gezogen werden. Vielfach wurde darauf hingewiesen, dass Hydrochlorothiazid (HCT) die Entwicklung von nicht-melanozytärem Hautkrebs begünstigt. Die Verdachtsdia-gnose kann allein durch Inspektion und ggf. Dermatoskopie gestellt werden.
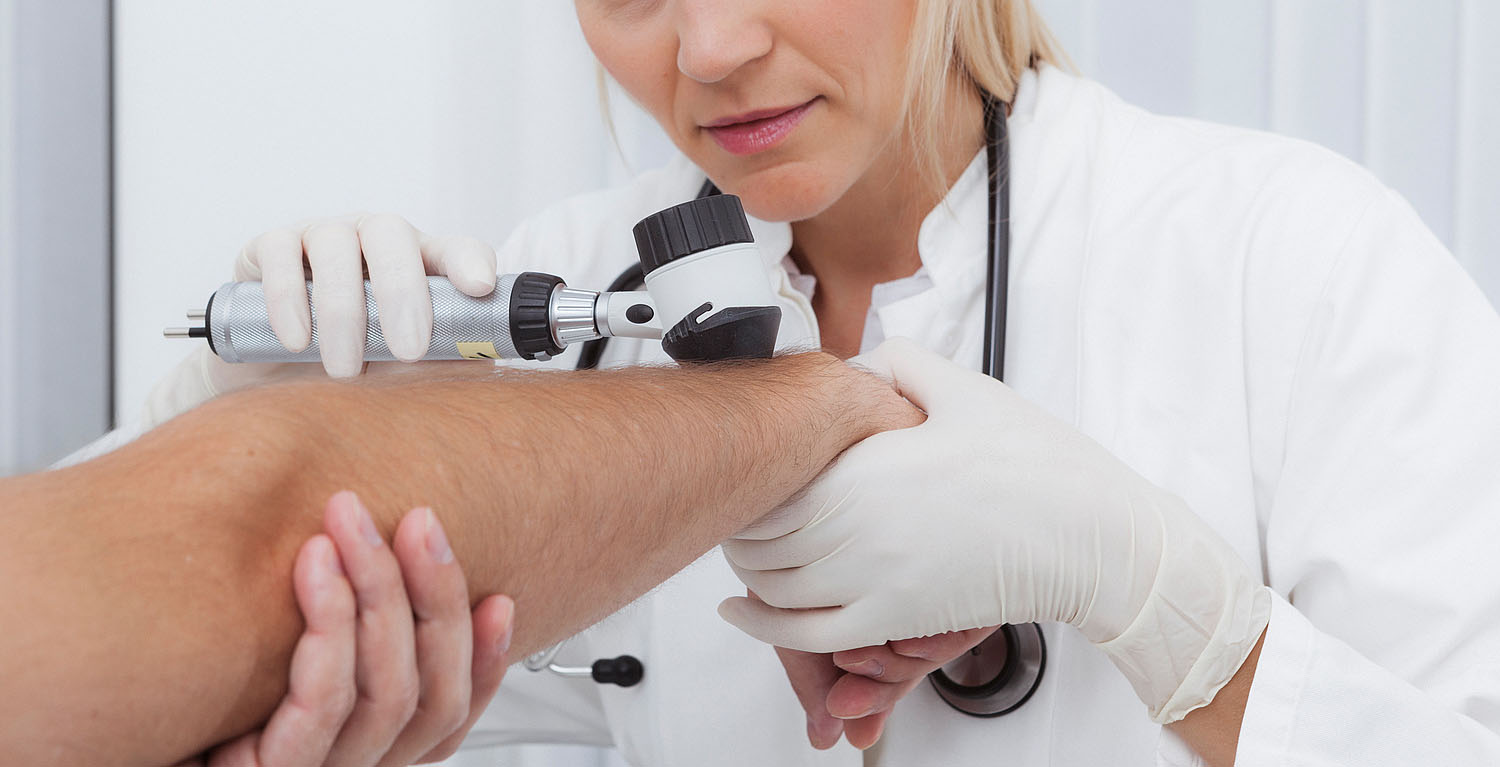
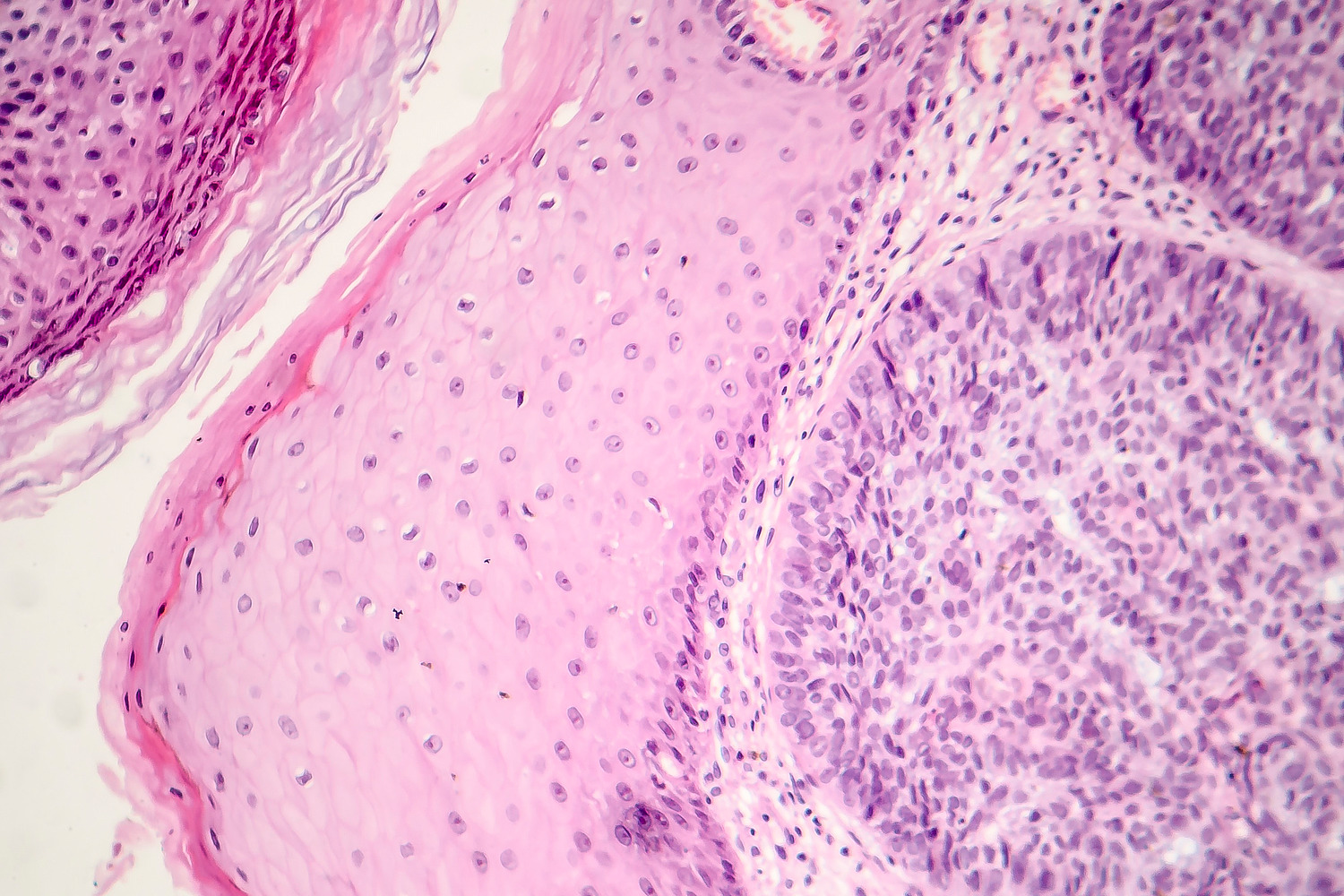
Mit der Dermatoskopie liegen Sensitivität und Spezifität jeweils über 90 Prozent. Um Sie bei der Blickdiagose zu unterstützen, finden Sie zahlreiche Abbildungen zum Befundvergleich in unserem Deximed-Artikel unter www.hausarzt.link/sP8YU. Weitere Abbildungen bietet die Seite www.hausarzt.link/k5obM. Die Diagnosesicherung erfolgt histologisch, entweder durch eine Biopsie oder eine therapeutische Exzision.
Als Therapie der ersten Wahl soll den Betroffenen eine operative Entfernung mit histologischer Kontrolle der vollständigen Resektion im Gesunden angeboten werden. Der Sicherheitsabstand ist abhängig vom Rezidivrisiko. Bei hohem Rezidivrisiko soll eine mikroskopisch kontrollierte Exzision erfolgen. Die Wahrscheinlichkeit eines Rezidivs hängt von unterschiedlichen Faktoren ab, z. B. der Lokalisation.
Die sogenannte H-Zone (hohes Rezidivrisiko) umfasst Nase, Augenlider, Augenbrauen, periorbitale Bereiche, Lippen, Kieferwinkel, Schläfe, Ohren, Hände, Füße und Genitale. Topische Verfahren kommen bei älteren multimorbiden Patientinnen und Patienten, kleinen oberflächlichen Niedrigrisiko-Basalzellkarzinomen, Kontraindikationen gegen eine Operation oder auf Patientenwunsch in Betracht.
Der Vorteil liegt unter anderem in der möglichen Anwendung von Externa zuhause. Nachteilig ist die fehlende histologische Kontrolle. Infrage kommen Imiquimod 5%-Creme und 5-Fluoruracil 5%-Creme. Weitere Alternativen sind die fotodynamische Therapie, Kryochirurgie und Laserverfahren.
Konkrete Empfehlungen zur Nachsorge
Neu sind die konkreten Leitlinien-Empfehlungen zur Nachsorge, die vermutlich noch nicht flächendeckend und konsequent umgesetzt werden: Bei isolierten chirurgisch therapierten Basalzellkarzinomen sowie bei niedrigem Rezidivrisiko sollte die Nachsorge nach sechs Monaten zum Ausschluss eines Lokalrezidives erfolgen, dann einmal jährlich.
Multiple Basalzellkarzinome, hohes Rezidivrisiko, lokal fortgeschrittene und/oder metastasierte Basalzellkarzinome erfordern eine Verlaufskontrolle alle drei Monate. Wenn mehr als zwei Jahre kein neues Basalzellkarzinom oder Rezidiv aufgetreten ist, reicht die Nachsorge einmal jährlich. Patientinnen und Patienten sollen zur regelmäßigen Selbstinspektion angeleitet werden, um Basalzellkarzinome möglichst frühzeitig zu entdecken.
Wichtigste Maßnahme zur Primärprä-vention ist die konsequente Vermeidung starker UV-Exposition, insbesondere bei Personen mit erhöhtem Risiko sowie Säuglingen und Kindern. Zur Sekundärprävention bei Z. n. Basalzellkarzinom kann laut Leitlinie Nicotinamid (Vitamin B3) eingesetzt werden.
Ein Hautkrebsscreening alle zwei Jahre wird in der Leitlinie Prävention von Hautkrebs empfohlen. Allerdings haben DEGAM und DGHNO ein Sondervotum eingebracht: Da die Mortalität an Hautkrebs in Deutschland seit der Einführung des Hautkrebsscreenings nicht gesunken ist, soll kein anlassloses Screening angeboten werden.
Es ist anzunehmen, dass die Sonneneinstrahlung in Mitteleuropa infolge des Klimawandels zunimmt. Umso wichtiger ist eine konsequente Aufklärung über effektiven Sonnenschutz.